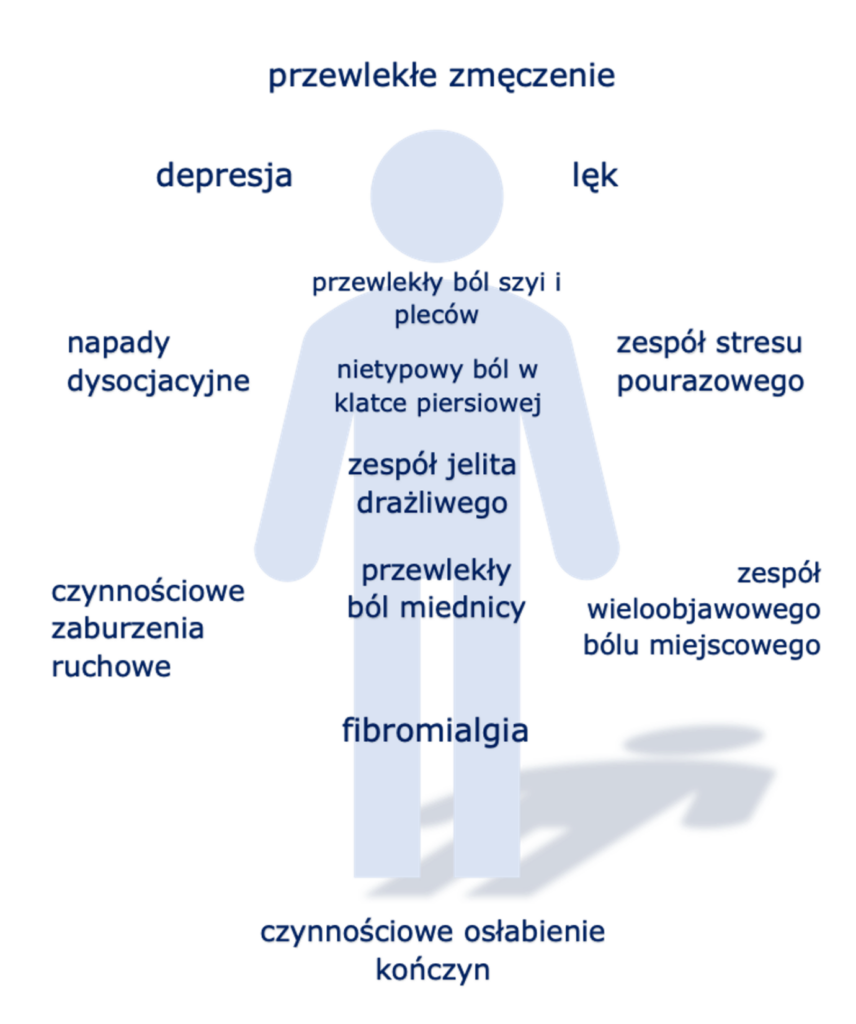
Badania wykazały, że osoby z FND częściej doświadczają objawów czynnościowych w innych częściach ciała.
Mogą one obejmować:
Czasami odzwierciedla to długotrwałą podatność na objawy czynnościowe, z różnymi objawami pojawiającymi się i znikającymi od późnego okresu nastoletniego lub początku dorosłości.
Nie zawsze jednak tak jest. Możesz mieć którykolwiek z objawów czynnościowych opisanych na tej stronie jako jedyny lub możesz być bardzo zdrowy przez 40 lub 50 lat, a następnie zacząć doświadczać wielu objawów czynnościowych, nawet jeśli nigdy wcześniej ich nie miałeś.
Jeśli doświadczasz wielu różnych objawów, podobnych do tych powyżej, możliwe jest, że mają charakter czynnościowy, nawet jeśli trudno Ci w to uwierzyć.
Objawy i zaburzenia czynnościowe często lokalizują się w różnych częściach ciała, ale można je postrzegać jako część tej samej choroby.
Ta sekcja ma na celu pomóc w „połączeniu kropek” pomiędzy różnymi specjalnościami, które zazwyczaj myślą tylko o „swoich” schorzeniach. Jest oczywiście ważne, aby poniższe diagnozy zostały postawione przez wykwalifikowanego specjalistę. Nie zakładaj, że je masz tylko dlatego, że występują u Ciebie czynnościowe zaburzenia neurologiczne.
Zespół jelita drażliwego to często występujące schorzenie, które zwykle objawia się wzdęciami brzucha lub bólem współwystępującym z zaparciami i/lub biegunką. Od jednej trzeciej do połowy pacjentów hospitalizowanych na oddziałach gastroenterologicznych cierpi z powodu czynnościowych objawów brzusznych. Podobnie jak w przypadku czynnościowych objawów neurologicznych, nie ma strukturalnego procesu chorobowego powodującego objawy. Gastroenterolodzy uważają, że IBS to realny problem medyczny, którego przyczyną jest zaburzenie pracy przewodu pokarmowego. W tym schorzeniu uwaga skupia się na zaburzeniach neurologicznej kontroli jelit (w tym mózgu).
Zespół jelita drażliwego został zdefiniowany przez specjalistów z zakresu przewodu pokarmowego jako:
Zgodnie z kryteriami rzymskimi IV (standard rozpoznawania IBS w badaniach naukowych) rozpoznanie się ustala, jeśli nawracający ból brzucha po raz pierwszy wystąpił ≥6 mies. wcześniej, występuje w ostatnich 3 mies. średnio przez ≥1 dzień w tygodniu i spełnia ≥2 z następujących kryteriów:
Ponadto mogą występować: wzdęcie, nudności, ból pleców, objawy związane z pęcherzem moczowym.
Aby dowiedzieć się więcej na temat IBS, zajrzyj na stronę:
The IBS Network – brytyjska organizacja zrzeszająca osoby z zespołem jelita drażliwego
The Rome Foundation – organizacja zrzeszająca pracowników ochrony zdrowia zajmujących się czynnościowymi zaburzeniami przewodu pokarmowego
O dyspepsji czynnościowej mówimy, gdy u pacjenta występują objawy zgagi lub niestrawności, ale za pomocą badania endoskopowego (wykorzystującego kamerę do oglądania przełyku) lub innych testów nie można znaleźć niczego, co mogłoby wyjaśnić objawy. Dyspepsja czynnościowa została zdefiniowana przez specjalistów z zakresu przewodu pokarmowego jako:
uciążliwe uczucie pełności poposiłkowej
uciążliwe wczesne uczucie sytości
uciążliwy ból w nadbrzuszu
uciążliwe pieczenie w nadbrzuszu
oraz
Kryteria muszą być spełnione co najmniej przez 3 ostatnie miesiące, z początkiem objawów co najmniej przed 6 miesiącami.
U kobiet z czynnościowymi objawami neurologicznymi częstość występowania wcześniejszych problemów ginekologicznych jest znacznie zwiększona. Mogą one obejmować:
W wyniku tych objawów odsetek histerektomii (usunięcia macicy) u pacjentek z FND jest znacznie wyższy niż w populacji ogólnej.
Nie wiadomo dokładnie, co stoi za tym problemem. Ważna może być podatność na objawy i zespoły bólowe. Może się zdarzyć, że czynniki powodujące ból miednicy, takie jak endometrioza, stwarzają później warunki do wystąpienia przewlekłego bólu.
Najbardziej przydatną rzeczą, o której warto wiedzieć, jest to, że jeśli w przeszłości miałaś problemy ginekologiczne, a teraz cierpisz na FND, może to nie być zupełny zbieg okoliczności.
Mężczyźni z czynnościowymi objawami neurologicznymi są prawdopodobnie również bardziej podatni na wystąpienie bólu jąder, chociaż literatura na ten temat jest skąpa.
Kiedy ludzie zgłaszają się do kliniki leczenia bólu z dolegliwościami w klatce piersiowej, u około jednej trzeciej pacjentów nie ma objawów choroby wieńcowej, choroby żołądka/przełyku ani innej rozpoznanej przyczyny bólu. Ich ból jest jednak aż nazbyt realny, może być nawracający i przerażający, ponieważ przywodzi na myśl dusznicę bolesną lub zawał serca.
Często objaw ten nazywany jest „nietypowym bólem w klatce piersiowej”. Jest to kolejny objaw czynnościowy, który najlepiej traktować jako zespół bólowy klatki piersiowej. Ból w klatce piersiowej jest niepokojący. Stanowi także jeden z objawów występujących często w trakcie napadu paniki. Łatwo więc zobaczyć, jak te dwa objawy, ból w klatce piersiowej i lęk, mogą na siebie wzajemnie wpływać, tworząc błędne koło.
Ważne jest, aby pamiętać, że wiele osób cierpiących na nietypowy ból w klatce piersiowej nie jest tak niespokojnych i nie wpada w panikę. Objawy te mogą występować więc także w sposób izolowany.
U osób z zaburzeniami oddychania (oddychanie zbyt szybkie i/lub zbyt głębokie) może wystąpić szereg objawów neurologicznych, w tym zawroty głowy, mrowienie, zmęczenie i duszność. Osoby z zaburzeniami oddychania często zauważają, że brakuje im tchu lub oddychają „wzdychając”. Pacjenci ci mogą mieć niski poziom dwutlenku węgla we krwi na skutek zbyt częstego oddychania. Stan taki nazywamy hiperwentylacją.
Leczenie mające na celu poprawę oddychania, czasami nazywane treningiem oddechu, może być bardzo pomocne w łagodzeniu innych objawów.


Przekierujemy Cię na stronę darowizn Uniwersytetu w Edynburgu, która umożliwia bezpieczne przekazywanie darowizn na rzecz naszej inicjatywy. Darowizny przekazujemy na utrzymanie witryny i dalsze badania w dziedzinie FND.
