Czynnościowe zaburzenie poznawcze to problem z pamięcią lub koncentracją, który występuje, gdy mózg nie działa tak, jak tego potrzebujemy. Czynnościowe objawy poznawcze nie są spowodowane chorobą lub uszkodzeniem mózgu, ale ich przyczyna leży w mózgu.
Niektóre osoby mogą mieć stosunkowo łagodne czynnościowe objawy poznawcze, które czasami współwystępują z innymi problemami zdrowotnymi. W przypadku innych pacjentów zaburzenia pamięci są głównym problemem, który wpływa na ich codzienne funkcjonowanie. W takiej sytuacji do nazwania objawów używa się terminu: czynnościowe zaburzenie poznawcze. Czynnościowe objawy poznawcze mogą być dla pacjenta przerażające i przytłaczające. Czasem znacznie utrudniają one wykonywanie normalnych czynności, takich jak praca i kontakty towarzyskie.
Niektórzy ludzie obawiają się, że ich problemy z pamięcią i koncentracją mogą być spowodowane otępieniem, takim jak choroba Alzheimera, lub z uszkodzeniem mózgu po urazie.
Decyzja, czy czyjeś problemy z pamięcią i myśleniem są wynikiem choroby lub uszkodzenia mózgu, czy też są to czynnościowe objawy poznawcze, wymaga starannej oceny.
Jednak postawienie pewnej i dokładnej diagnozy tego rodzaju zaburzeń jest możliwe. Świadomość posiadania ostatecznej diagnozy może pomóc pacjentowi w zdrowieniu.
Zamieszczone tu informacje mają za zadanie przekazać Ci wiedzę na temat czynnościowych zaburzeń poznawczych i pomóc Ci je zrozumieć.
Czynnościowe objawy poznawcze są powszechne. Jednak do niedawna lekarze opisywali je za pomocą wielu różnych terminów, co może być mylące.
Badania wykazały, że 24% pacjentów uczęszczających do poradni zaburzeń pamięci z podejrzeniem otępienia w rzeczywistości cierpiało z powodu czynnościowych zaburzeń poznawczych
Czynnościowe objawy poznawcze mogą występować same, jako izolowany objaw. Okazuje się jednak, że są one szczególnie częste u osób z innymi objawami czynnościowego zaburzenia neurologicznego (FND). FND to nazwa stanu, w którym osoba doświadcza różnych objawów neurologicznych, takich jak osłabienie kończyn lub omdlenia, które są prawdziwe i wynikają z problemu w funkcjonowaniu układu nerwowego. Czynnościowe zaburzenia poznawcze są powszechne również u osób cierpiących na choroby przebiegające z bólem, jak na przykład fibromialgia, oraz w sytuacjach silnego zmęczenia. Może im również towarzyszyć lęk i depresja. Omówimy to później.
Czynnościowe objawy poznawcze mogą wynikać z kilku różnych powodów. Często występuje więcej niż jedna przyczyna leżąca u ich podstaw.
Czynnościowe objawy poznawcze mogą pojawić się “znikąd”, ale mogą również rozpocząć się po urazie lub traumatycznym zdarzeniu. Uraz głowy lub łagodne urazowe uszkodzenie mózgu (czasami nazywane wstrząśnieniem mózgu) jest częstym czynnikiem wyzwalającym.
Większość rzeczy, które powodują czynnościowe objawy poznawcze, robi to poprzez zakłócanie szeregu procesów myślowych zwanych uwagą.
Mimo że nasza zdolność uczenia się i przechowywania informacji jest ogromna, nasza uwaga jest ograniczona. W danym momencie możemy skupić się tylko na niewielkim wycinku świata, który nas otacza. Jeśli nie jesteś w stanie skupić uwagi na nowych informacjach, nie będziesz również w stanie ich przyswoić.
Lekarze i psychologowie często stosują testy poznawcze, aby zmierzyć, jak poważne są problemy z pamięcią. Niektóre osoby z czynnościowymi objawami poznawczymi radzą sobie równie dobrze w testach poznawczych jak zdrowi ludzie. Jednak niektóre osoby z czynnościowymi objawami poznawczymi mają problemy z testami i mogą uzyskać dość słabe wyniki.
Mimo że objawy czynnościowych zaburzeń poznawczych i otępienia mogą wydawać się podobne, mają one różne przyczyny. W otępieniu zaburzenia pamięci są wynikiem uszkodzenia obszarów mózgu zaangażowanych w pamięć, w wyniku postępującej choroby mózgu. W czynnościowym zaburzeniu poznawczym objawy wynikają ze zmian w przetwarzaniu informacji w mózgu, a nie z powodu jego uszkodzenia lub choroby.
“Łagodne zaburzenia poznawcze” to termin, który czasem jest używany przez lekarzy do opisania pacjentów z problemami poznawczymi, którzy nie mają otępienia, ale którzy mogą być na nie bardziej narażeni w przyszłości. Określenie “łagodne zaburzenia poznawcze” jest więc bardziej opisem objawów i trudności, a nie diagnozą konkretnej choroby.
Co ważne, czasem osoby z czynnościowymi zaburzeniami poznawczymi otrzymują informację, że cierpią na “łagodne zaburzenia poznawcze”. Zdarza się to szczególnie często przy okazji badania przy pomocy testów zdolności poznawczych i pamięci. Jednak osoby z czynnościowymi zaburzeniami poznawczymi nie mają tak wysokiego ryzyka rozwoju otępienia jak osoby z łagodnymi zaburzeniami poznawczymi.
Bardzo ważne jest, aby zidentyfikować czynnościowe objawy poznawcze, ponieważ wraz z diagnozą zmienia się ryzyko progresji zaburzeń do otępienia. Prawidłowe rozpoznanie jest też pierwszym krokiem do włączenia konkretnych, celowanych metod leczenia.
Czynnościowe zaburzenia poznawcze istnieją naprawdę. Nie są wymysłem, są realnym objawem.
U niektórych osób depresja lub zaburzenia lękowe mogą być ważnym czynnikiem przyczyniającym się do pojawienia się zaburzeń poznawczych o podłożu czynnościowym. Nawet jeśli nie cierpisz na depresję ani zaburzenia lękowe, to silne emocje i zamartwianie się faktem zaburzeń poznawczych może zwiększyć ich nasilenie i utrudniać powrót do zdrowia. U osób cierpiących na zaburzenia nastroju i zaburzenia lękowe ważne jest postawienie odpowiedniej diagnozy, ponieważ leczenie tych chorób współwystępujących może wpłynąć pozytywnie również na nasilenie objawów poznawczych.
Ważne jest, abyś czuł/a, że diagnoza, którą otrzymałeś/aś jest właściwa. W przeciwnym razie trudno będzie wprowadzić w życie sugerowane tutaj strategie samozarządzania i samopomocy.
Jeśli nie masz przekonania, że cierpisz na czynnościowe objawy poznawcze, pomimo postawionej diagnozy, zapoznaj się z informacjami, na jakiej podstawie stawia się diagnozę. Zwykle rozpoznanie to stawia się dlatego, że wygląd objawów pasuje do typowych cech tego stanu. Nie musisz być zestresowany, aby Twoje objawy czynnościowe były widoczne. Mogą one pojawiać się w stanie rozluźnienia i przy okazji miłych emocji. Być może diagnoza nie miała dla ciebie sensu, ponieważ lekarz zasugerował, że jest “związana ze stresem”? Jeśli tak było, to mogło dojść do nieporozumienia. Wiadomo jest, że u niektórych pacjentów stres wywołuje i nasila objawy czynnościowe, ale nie jest to regułą. Tak więc, to, czy byłeś zestresowany podczas badania, nie ma znaczenia dla diagnozy.
Jeśli to konieczne, wróć i porozmawiaj z osobą, która postawiła diagnozę. Dowiedz się, dlaczego postawiono takie rozpoznanie. Być może uzyskasz więcej informacji, które rozwieją Twoje wątpliwości.
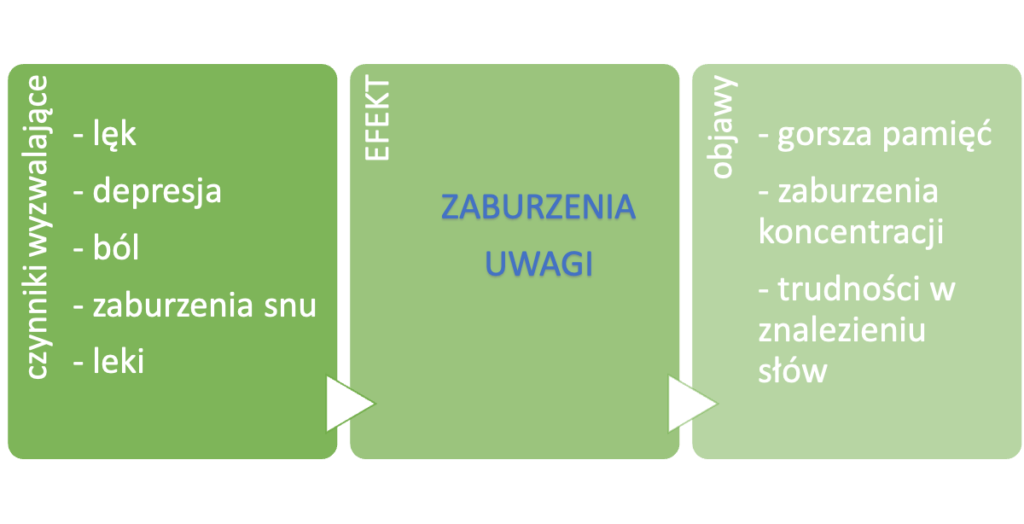
Czy przyjmujesz jakieś leki, które mogą nasilać zaburzenia poznawcze? Istnieje wiele leków, takich jak na przykład środki przeciwbólowe i tabletki nasenne, które mogą pogarszać przebieg zaburzeń pamięci. Jeśli tak, poproś swojego lekarza rodzinnego lub neurologa o sprawdzenie leków stałych i dostosowanie leczenia do Twoich indywidualnych potrzeb.
Lepiej jest wypośrodkować intensywność wysiłku fizycznego między “dobrymi” I “złymi” dniami. Po osiągnieciu równego rozkładu aktywności będziesz mógł/mogła stopniowo zwiększać ilość ćwiczeń w zależności od swojego samopoczucia. Pamiętaj, że każdy z nas czasem doświadcza problemów z pamięcią I zapominanie jest naturalnym zjawiskiem.
Zapytaliśmy 127 zdrowych młodych dorosłych (średnia wieku 27 lat), jak często doświadczają różnych problemów z pamięcią.
57% miało trudności ze znalezieniem słowa
51% weszło do pokoju i zapomniało, po co
47% zapomniało czegoś kupić podczas zakupów
37% zapomniało o ważnej rozmowie, spotkaniu lub załatwieniu sprawy
28% zapomniało ważnego kodu PIN lub numeru telefonu
16% miało lukę w pamięci, kiedy wykonywali jakąś czynność automatycznie
Używanie pomocy w formie listy zakupów lub zadań oraz przypomnień w telefonie może ułatwiać życie, ale postaraj się nie polegać wyłącznie na nich. Lepiej będzie starać się używać pamięci tak normalnie jak to możliwe. Czasami korzystanie z list i innych pomocy jest tak angażujące i wymagające koncentracji, że w rzeczywistości pogarsza nawet codziennie funkcjonowanie i może nasilić objawy poznawcze. Być może będziesz potrzebować pomocy, aby utworzyć mniej list i nabrać pewności siebie w korzystaniu z pamięci. Nie bój się o nią poprosić bliskich.
Strategie samopomocy mogą być przydatne, ale zdajemy sobie sprawę, że często trudno jest osiągnąć postęp na własną rękę, bez wskazówek. W tej chwili nie mamy zbyt wielu dowodów na to, co jest najskuteczniejszym sposobem leczenia funkcjonalnych zaburzeń poznawczych. Wiemy, że terapia poznawczo-behawioralna (CBT) może pomóc ludziom żyjącym z innymi uporczywymi objawami fizycznymi, takimi jak ból i zmęczenie.
Możliwe, że ta forma terapii okaże się skuteczna również w przypadku czynnościowych zaburzeń poznawczych, ale potrzeba jest więcej danych na ten temat.
To nie jest Twoja wina, jeśli nie widzisz poprawy swojej sprawności poznawczej pomimo używania strategii samopomocy. To nie oznacza, że nie wyzdrowiejesz. Niektóre oddziały neurologiczne lub psychiatryczne mogą skierować Cię na terapię poznawczo-behawioralną. Zapytaj swojego lekarza, jakie sposoby terapii są dla Ciebie dostępne.
U niektórych osób czynnościowe objawy poznawcze są częścią „szerszego obrazu” złego stanu zdrowia. Niektóre osoby z czynnościowymi objawami poznawczymi mają również inne objawy czynnościowych zaburzeń neurologicznych (FND). Pamiętaj, że jest to wynikiem nieprawidłowego funkcjonowania układu nerwowego, a nie jego uszkodzenia nerwów. To tak jakby myśleć o problemie z oprogramowaniem, a nie sprzętem.
Niektóre osoby z czynnościowymi objawami poznawczymi mogą dodatkowo cierpieć z powodu lęku, depresji lub zespołu stresu pourazowego. Czasami depresja i niepokój są konsekwencją stresu związanego z samą chorobą.
Czynnościowe objawy poznawcze są powszechne w przewlekłych stanach bólowych, takich jak fibromialgia i złożony regionalny zespół bólowy.
Występują one często także u osób, które przebyły wstrząśnienie mózgu w wyniku urazu głowy. Wtedy nierzadko objawom czynnościowym towarzyszą bóle i zawroty głowy oraz wrażliwość na światło i dźwięk.
Istnieją jednak sytuacje w których osoby z czynnościowymi objawami poznawczymi nie mają ŻADNYCH dodatkowych problemów zdrowotnych. Nie zniechęcaj się więc, jeśli ta sekcja Cię nie dotyczy.
Jeśli odnajdujesz w niej swoje objawy warto porozmawiać o nich z pracownikiem ochrony zdrowia, takim jak psycholog kliniczny, neurolog lub psychiatra, który rozumie te zaburzenia i z pewnością pomoże Ci odleźć się w tym zagadnieniu.
Josh ma 28 lat i pracuje jako asystent nauczyciela w szkole specjalnej. W pracy został przypadkowo uderzony w głowę stołem, który inny pracownik wnosił do holu. Nie stracił przytomności, ale przez kilka minut po urazie był oszołomiony.
Przez kilka następnych dni odczuwał bóle głowy, zawroty głowy i miał słabą koncentrację. Był wrażliwy na jasne światło i czuł się bardzo zmęczony. Wziął wolne w pracy, żeby odpocząć. W ciągu następnych kilku tygodni zawroty głowy ustąpiły, bóle głowy zmniejszyły się i Josh mógł wrócić do pracy.
Po powrocie do pracy nadal borykał się z problemami z pamięcią i koncentracją. Wcześniej miał doskonałą pamięć, ale teraz odkrył, że zapomina o zadaniach, które ma do wykonania, chyba że ma ich listę. Po rozmowie z kolegą często zdawał sobie sprawę, że zapomniał większości szczegółów z ich rozmowy. Czasami nazywał dzieci w swojej klasie niewłaściwymi imionami, mimo że dobrze je znał. Miał poczucie „mgły mózgowej”, jakby nie był całkiem sobą. Myślał wolniej i wszystko wydawało mu się większym wysiłkiem.
Objawy były gorsze w dni, kiedy źle spał lub bolała go głowa, ale nigdy nie czuł się całkowicie dobrze. Kiedy codziennie wracał z pracy do domu, czuł się wyczerpany.
Uważał te trudności za bardzo frustrujące i martwił się, czy nie uszkodził mózgu w wyniku wypadku. Jego lekarz rodzinny powiedział mu, że objawy mogą być spowodowane stresem lub depresją, ale Josh lubił swoją pracę i nie czuł się przygnębiony.
Josh odwiedził neurologa, który wyjaśnił, że jego objawy są typowe dla funkcjonalnych zaburzeń poznawczych. Był zaskoczony, ponieważ obawiał się, że jego problemy z pamięcią były spowodowane uszkodzeniem mózgu i mogą nigdy nie ulec poprawie. Neurolog wyjaśnił, że ból i zły sen zakłócają zdolność mózgu do koncentracji. Josh otrzymał kilka pomocnych wskazówek z ulotki o tym, jak poprawić jakość snu. Kiedy wspólnie przyjrzeli się poczynaniom Josha, zauważyli, że miał tendencję do „przesadzania” w te dni, kiedy czuł się „w porządku”, co doprowadzało go do wyczerpania. Josh rozmawiał ze szkołą i wynegocjował pewne zmiany w swoich godzinach i obowiązkach, aby mógł stopniowo zwiększać poziom swojej aktywności w pracy. Z biegiem czasu poziom energii Josha poprawił się i wszystko zaczęło wydawać się trochę łatwiejsze. Nadal czasami nazywał dzieci złymi imionami, ale zauważył, że wszyscy tak czasami robią i nie czuł już zmartwienia ani zażenowania, kiedy to się działo.
Jean to 63-letnia kobieta. Przez kilka trudnych lat opiekowała się matką, która zmarła 6 miesięcy temu na otępienie w przebiegu choroby Alzheimera.
Po raz pierwszy zdała sobie sprawę, że coś jest nie tak około 3 miesiące temu, kiedy była przy bankomacie i nie mogła sobie przypomnieć numeru PIN. To się nigdy wcześniej nie zdarzyło.
Zaczęła „odpływać” podczas rozmów i czasami nie pamiętała rzeczy, o których jej mąż upierał się, że już jej powiedział. Zaczęła używać list, notatek i przypomnień w swoim telefonie, ponieważ była pewna, że przegapi spotkanie. Była pewna, że gdyby nie to, nie poradziłaby sobie z codziennymi obowiązkami.
Każdego dnia Jean odkrywała, że wchodziła do pokoju i zapominiała, po co tam jest. Chociaż Jean nigdy nie zgubiła się poza domem, zaczęła się martwić, że może się to zdarzyć. Kiedy powiedziała o tym mężowi, zasugerował, żeby to on prowadził samochód i że byłoby lepiej, gdyby wychodzili tylko razem.
Jean przestała gotować i zaczęła kupować dania z mikrofalówki, bo pewnego wieczoru wygotowała na sucho patelnię. Biorąc pod uwagę wszystko, co się działo, Jean była pewna, że jej objawy były pierwszą oznaką choroby Alzheimera. Miała problemy z zasypianiem i godzinami leżała, martwiąc się o to, co będzie musiała zrobić następnego dnia, i o to, jak jej rodzina poradzi sobie, gdy jej otępienie nasili się.
Jean poszła do lekarza, ale nie powiedziała rodzinie, że podejrzewa u siebie demencję, ponieważ nie chciała ich martwić. Było to stresujące, kiedy lekarz poprosił ją o wykonanie testów mierzących funkcje poznawcze. Jej lekarz skierował ją do kliniki zajmującej się zaburzeniami pamięci, gdzie psychiatra powiedział jej, że nie ma demencji. Jean nie czuła się tym jednak uspokojona, ponieważ wiedziała, że coś jest bardzo nie tak z jej pamięcią.
Jednak po kolejnej wizycie u psychiatry zaczęła zauważać, że jej pamięć działa bardzo dobrze. Zaczęła też zauważać, kiedy jej umysł zaczyna błądzić i martwić się, że trudno jej przyswajać informacje. Przestała używać tak wielu notatek i list – popełniła kilka błędów przy zakupach, ale nie tak dużo, jak się spodziewała. Jean znów zaczęła spotykać się z przyjaciółmi i przestała zakładać najgorsze, chociaż nadal czasami martwiła się, że w przyszłości zachoruje na demencję.
www.headinjurysymptoms.org
Czynnościowe objawy poznawcze czasami zaczynają się po urazie głowy. Powyższa strona internetowa zawiera informacje i porady dotyczące radzenia sobie z objawami po urazie głowy.
www.good-thinking.uk
Powyżej znajdziesz zatwierdzoną przez NHS usługę pomagającą w utrzymaniu dobrego samopoczucia. Zawiera ona przydatne informacje i zasoby na tematy takie jak sen, stres, niepokój i obniżony nastrój
Aby zapoznać się z naukowym przeglądem Funkcjonalnych Zaburzeń Poznawczych – zobacz
Date: 25th June 2020
Autorzy:
Dr Laura McWhirter. Consultant Neuropsychiatrist, University of Edinburgh, Edinburgh
Dr Biba Stanton, Consultant Neurologist, Kings College Hospital, London
Professor Alan Carson, Consultant Neuropsychiatrist, University of Edinburgh, Edinburgh
Professor Jon Stone, Consultant Neurologist, University of Edinburgh, Edinburgh
Czasami pacjenci z czynnościowymi objawami neurologicznymi zgłaszają dłuższe okresy amnezji, na przykład nie są w stanie przypomnieć sobie, co robili przez całe popołudnie lub jak przebiegła podróż samochodem. Dzieje się tak zwłaszcza w przypadku osób z napadami dysocjacyjnymi, u których często niepamięcią objęte są objawy bezpośrednio poprzedzające napad.
Kiedy traci się z pamięci dłuższy okres czasu, prawdopodobnym wyjaśnieniem jest amnezja dysocjacyjna. Kliknij na objawy dysocjacyjne, aby dowiedzieć się więcej, czym jest dysocjacja.
W przypadku amnezji dysocjacyjnej, cierpiąca na nią osoba nie jest w stanie przypomnieć sobie pewnych faktów, ponieważ


Przekierujemy Cię na stronę darowizn Uniwersytetu w Edynburgu, która umożliwia bezpieczne przekazywanie darowizn na rzecz naszej inicjatywy. Darowizny przekazujemy na utrzymanie witryny i dalsze badania w dziedzinie FND.
